Les taches pigmentaires sont une préoccupation fréquente en dermatologie. Ces anomalies cutanées, souvent appelées hyperpigmentation, résultent d'une production excessive de mélanine, le pigment responsable de la coloration de la peau.
Divers facteurs peuvent perturber la synthèse naturelle de la mélanine, entraînant ainsi une surproduction de ce pigment. Les taches brunes, ou taches hyperpigmentées, peuvent apparaître après une exposition excessive au soleil et des coups de soleil, lors de changements hormonaux comme pendant la grossesse, après une inflammation de la peau, ou encore suite à des petits traumas cutanée comme sur certaines cicatrices post-acnéiques. Le risque d'hyperpigmentation augmente avec l'âge.
Ces taches peuvent être plus ou moins foncée, plus ou moins étendues, et touchent tous les types de peau, avec une incidence plus marquée chez les individus ayant des phototypes de peau foncée.
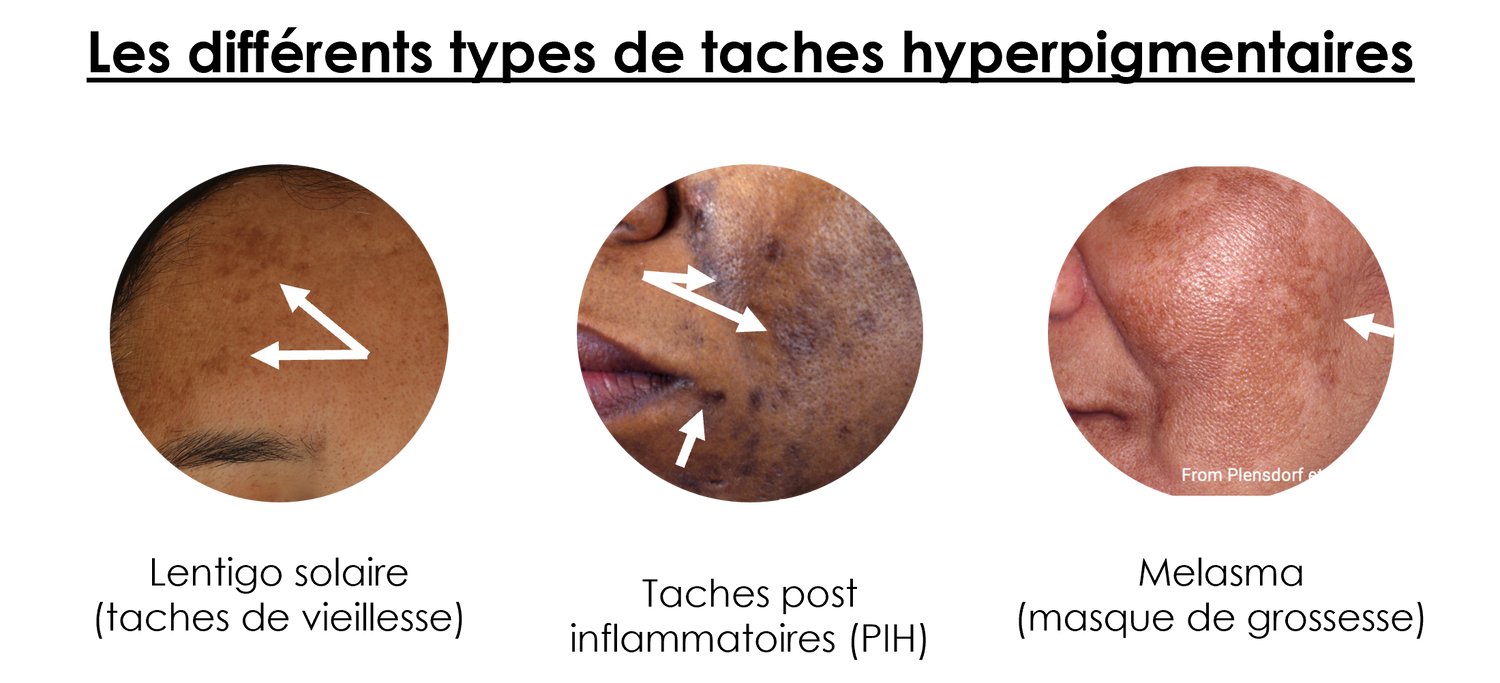
Lentigo solaire (taches de vieillesse)
Le lentigo solaire, également connu sous le nom de lentigo sénile ou tache de vieillesse, est une forme courante d'hyperpigmentation cutanée caractérisée par des taches bien circonscrites et aplaties, généralement de 1 à 3 cm de diamètre. Ces taches hyperpigmentées résultent d'une augmentation localisée de la production de mélanine par les mélanocytes, souvent en réponse à des années d'exposition cumulative aux rayons ultraviolets (UV) du soleil.
Les lentigos solaires peuvent présenter une apparence variée, avec des couleurs allant du brun clair au brun foncé. La texture de ces taches est généralement lisse, et elles n'entraînent pas de changements palpables sur la surface de la peau. Ces taches apparaissent le plus souvent sur les zones de la peau qui sont fréquemment exposées au soleil, notamment le visage, les mains, les avant-bras, la poitrine, le dos et les tibias. Ces zones subissent une exposition solaire régulière, ce qui explique leur susceptibilité accrue aux dommages causés par les UV.
L'apparition de lentigos solaires est principalement déclenchée par une exposition aiguë et chronique aux rayons UV. La lumière solaire provoque des dommages cumulatifs à l'ADN des cellules de la peau et altère les mécanismes de réparation cellulaire, ce qui conduit à une production excessive de mélanine dans des zones spécifiques. Le vieillissement naturel de la peau, ou sénescence, joue également un rôle significatif dans le développement de ces taches. Avec l'âge, la capacité de la peau à réparer les dommages causés par les UV diminue, ce qui favorise l'apparition de lentigos.
Ainsi, pour prévenir ces taches il est crucial d'utiliser quotidiennement un écran solaire pour protéger la peau des effets nocifs du soleil.
Hyperpigmentation post-inflammatoire
L'hyperpigmentation post-inflammatoire (PIH) se manifeste par des taches ou des plaques irrégulières, aplaties et fortement pigmentées. Ces marques apparaissent généralement sur les sites de blessures ou d'inflammations antérieures. La HPI peut persister pendant des mois, voire des années, en fonction de la gravité de l'inflammation initiale et de la capacité de la peau à se régénérer.
La couleur des zones affectées par la HPI peut varier du brun clair au brun foncé, et dans certains cas, elle peut même prendre des teintes gris/bleu-noir si le derme, la couche plus profonde de la peau, est affecté. Cette variation de couleur est due à la profondeur et à l'intensité de la mélanine accumulée dans la peau. Les mélanocytes, les cellules responsables de la production de mélanine, augmentent leur activité en réponse à l'inflammation, produisant ainsi une quantité excessive de pigment.
Les cicatrices d'acné représentent l'un des exemples les plus courants d'hyperpigmentation post-inflammatoire. Les éruptions cutanées sévères ou répétées provoquent une inflammation qui stimule les mélanocytes à produire davantage de mélanine. De même, les brûlures, les coupures et les interventions chirurgicales peuvent provoquer une HPI en perturbant l'intégrité de la peau et en déclenchant une réponse inflammatoire.
Plusieurs facteurs peuvent influencer la gravité et la durée de la HPI. Les personnes ayant une peau plus foncée sont généralement plus susceptibles de développer une hyperpigmentation post-inflammatoire en raison de la présence de mélanocytes plus actifs. De plus, les expositions répétées aux rayons UV peuvent exacerber la pigmentation en stimulant davantage les mélanocytes.
Pour prévenir l'hyperpigmentation post-inflammatoire, utiliser une crème solaire pour protéger la peau des rayons UV est essentiel pour prévenir l'aggravation de la pigmentation.
Mélasma
Le mélasma se manifeste par des zones de peau avec une hyperpigmentation persistante, non squameuses et aplaties. La couleur de ces zones varie du brun clair au gris/bleuâtre, selon la profondeur des compartiments cutanés affectés, allant de l'épiderme au derme. Ces taches apparaissent principalement sur les régions de la peau exposées au soleil, telles que le visage et les avant-bras. Les motifs de mélasma sont souvent bilatéraux, se présentant dans l'un des trois motifs distincts : centrofacial (affectant le front, le nez, les joues et la lèvre supérieure), malaire (affectant les joues et le nez), ou mandibulaire (affectant la mâchoire).
Les principaux facteurs déclencheurs du mélasma incluent une exposition chronique au soleil, qui est le facteur le plus significatif, représentant 40 à 44 % des personnes touchées. La lumière ultraviolette stimule les mélanocytes à produire une quantité excessive de mélanine, conduisant à la formation de taches sombres. De plus, les fluctuations hormonales, telles que celles observées pendant la grossesse ou en raison de l'utilisation de contraceptifs hormonaux, peuvent déclencher ou aggraver le mélasma. Cette condition est souvent appelée "masque de grossesse" lorsqu'elle survient chez les femmes enceintes.
La prédisposition génétique joue également un rôle crucial dans le développement du mélasma. Les antécédents familiaux augmentent le risque, suggérant une composante héréditaire dans la susceptibilité à cette condition. Par ailleurs, les inflammations cutanées et les traitements esthétiques agressifs peuvent exacerber le mélasma en provoquant une réponse inflammatoire qui stimule davantage la production de mélanine.
Comment traiter les taches pigmentaires ?
Le programme SPOTLESS de Lightinderm offre une solution complète pour traiter l'hyperpigmentation en activant les processus naturels d'élimination de la mélanine de la peau et en limitant sa production excessive. Ce traitement agit en plusieurs phases pour lutter efficacement contre l'hyperproduction de mélanine et donc contre l'apparition des taches pigmentaires.
Voici les trois synergies lumières + photo-actifs qui font de SPOTLESS un allié puissant contre l'hyperpigmentation :En appliquant ce traitement de manière ciblée avec la bille d'application précise de Lightinderm, vous pouvez spécifiquement traiter les zones les plus touchées, comme le front, le contour de la bouche et les joues.